Craniomandibuläre Dysfunktionen (CMD) umfassen eine Reihe klinischer Symptome der Kaumuskulatur und/oder des Kiefergelenks sowie der dazugehörenden Strukturen im Mund- und Kopfbereich. Myoarthropathie sowie die englischsprachigen Ausdrücke „Temporomandibular Disorders“ (TMDs) und „Craniomandibular Disorders“ (CMD) entsprechen im Wesentlichen der oben genannten Bezeichnung.
Typische Anzeichen für das Vorliegen einer CMD sind:
• Schmerzen in den Schläfen, im Gesicht, den Kiefergelenken oder im Kiefer
• Schmerzen im Wangen- und Schläfenbereich oder vor den Ohren beim Kauen
• Schmerzen im Wangen- und Schläfenbereich oder vor den Ohren beim Öffnen des Kiefers
• Einschränkung der Mundöffnung
• Blockierungen im Kiefer
• Kiefergelenkgeräusche
Sind die Kaumuskeln durch „Parafunktionen“ (Knirschen und Pressen, Fingernägelkauen, Kauen auf Stiften, Kauen auf der Lippe, Kaugummi u.ä.) überlastet, beginnen sie beim Kauen zu schmerzen. In Ruhephasen können (geschlossener Mund, Zähne nicht in Kontakt)sie sich regenerieren . Beim Kauen werden die Schmerzen im Gesicht, im Bereich der Wangen, der Schläfen oder im Munde oft überraschend heftig verspürt.
Ursache für Kopfschmerzen sind nicht selten überlastete Kaumuskelareale. Verspannungen im Schläfenmuskel (M. temporalis) führen zu Schmerzen im gesamten Schläfenbereich; ist der Hauptkaumuskel (M. masseter) betroffen, tut es in den Wangen und unter dem Jochbein weh. Darüber hinaus können Schmerzen, z. B. ausgehend von bestimmten Muskeln oder vom Kiefergelenk aus der Tiefe ausstrahlen und im gesamten Kopfbereich Schmerzen hervorrufen. Daher sollte bei unklaren Kopfschmerzen neben der vorrangig notwendigen neurologischen Untersuchung auch an die Diagnose CMD gedacht werden.
Schmerzen aus den Kiefergelenken infolge Überlastung oder Arthritis können in den äußeren Gehörgang ausstrahlen und sich wie Ohrenschmerzen anfühlen. Aus diesem Grunde wenden sich Patienten bei solchen Beschwerden häufig zuerst an den HNO-Arzt. Findet dieser keine nachvollziehbar Ursache für die Schmerzen, sollte ein Spezialist für CMD-Erkrankungen hinzugezogen werden.
Mein Mund geht nicht mehr auf! Prinzipiell sind im Zusammenhang mit CMD hauptsächlich zwei Komponenten für die Einschränkung der Mundöffnung verantwortlich: die Kaumuskulatur und/oder das Kiefergelenk. Ist die Kaumuskulatur aufgrund einer großen Belastung übermüdet (z.B. lang währende Mundöffnung bei einer Weisheitszahn-Operation oder einem ausgedehnten Zahnarztbesuch), fällt es oft noch längere Zeit schwer, den Mund zu öffnen. Bei schmerzhaften Schädigungen z. B. im Kiefergelenk reagiert die Muskulatur oft reflexartig mit einer Anspannung, um weitere Bewegungen, die zu Schmerzen führen können, zu verhindern. Diese so genannte „Muskelschienung“ kann dazu führen, dass die Muskulatur völlig verhärtet und der Mund sich nicht mehr richtig öffnen lässt. Damit die Bewegungen im Kiefergelenk ungestört ablaufen können, federt eine Knorpelscheibe (Diskus) die Belastungen ab und bewegt sich, geschmiert von der Gelenkflüssigkeit zwischen Gelenkkopf (Kondylus) und Gelenkgrube. Rutscht jener Diskus beim Mundschluss teilweise oder ganz vom Gelenkkopf nach vorne, wird die Mundöffnung blockiert. Meistens springt der Diskus bei der Mundöffnung wieder auf den Gelenkkopf auf („Diskusverlagerung mit Reposition“), meist begleitet von einem Gelenkknacken. Wenn der Diskus bei der Mundöffnung nicht wieder auf den Gelenkkopf aufspringt („Diskusverlagerung ohne Reposition“) kommt es zur Blockierung. Oftmals geht diesem Geschehen eine längere Phase des Kiefergelenkknackens voraus.
Da in sehr seltenen Fällen auch Tumore eine Einschränkung der Unterkieferbeweglichkeit bedingen können, sollte diese grundsätzlich (zahn)medizinisch abgeklärt werden.
Warum ist mein Kiefer morgens wie eingerostet? Viele CMD-Patienten leiden an nächtlichem Knirschen oder Pressen mit den Zähnen. Betroffene Personen werden oftmals durch den Lebenspartner auf diese unangenehme Angewohnheit aufmerksam gemacht, da das Reiben der Zähne deutlich zu hören ist. Beim Pressen hingegen werden die Zähne mit hoher Kraft zusammengebissen ohne zu reiben. Beiden Mechanismen gemeinsam ist die starke Muskelaktivität, die hinsichtlich Kraft und Dauer der Belastung weit über das normale Maß der Kaufunktion hinausgeht. Die Folge davon ist oft morgens beim Zähneputzen zu spüren: der Kiefer ist wie „eingerostet“, der Mund lässt sich schwer öffnen, weil die Muskeln von der nächtlichen „Hochleistungsaktivität“ merklich ermüdet sind.
Mein Mund geht nicht mehr zu. Bei manchen Patienten renkt sich der Unterkiefer bei weiter Mundöffnung auf einer oder auf beiden Seiten aus. In seltenen Fällen gelingt es nicht, den Mund wieder zu schließen. Grund dafür ist in der Regel eine besonders dehnbare Gelenkkapsel (z. B. aufgrund einer Bindegewebsschwäche oder vorangegangenen Überlastung) der betroffenen Kiefergelenke. Der Kiefergelenkkopf bewegt sich aus der Gelenkgrube heraus und gelangt nur schwer oder gar nicht zurück in die Gelenkgrube. Ein fachkundiger Zahnarzt wird das Gelenk wieder einrenken und Übungen bzw. Verhaltensweisen erklären, wie Sie in Zukunft dieses „Malheur“ vermeiden können.
Das Kiefergelenk knackt. Knackgeräusche im Kiefergelenk können verschiedene Ursachen haben. Rutscht die knorpelige Gelenkscheibe (Diskus) beim Mundschluss vom Gelenkkopf nach vorn, wird das Kiefergelenk bei der nächsten Mundöffnung blockiert. Meistens springt der Diskus bei der Mundöffnung wieder auf den Gelenkkopf auf und verursacht bei der Überwindung des Knorpelrandes ein typisches, z. T. wiederholtes Knackgeräusch. Aber auch Unebenheiten in der Gelenkgrube bzw. auf dem Gelenkkopf können während der Bewegung Knackgeräusche erzeugen. Eine genaue Abklärung ist z. B. mittels Manueller Strukturanalyse (siehe unter Diagnostik) möglich. Schmerzlose Kiefergelenkgeräusche allein ohne weitere Beschwerden oder Befunde sind in der Regel nicht behandlungsbedürftig.
In meinen Kiefergelenken knirscht es wie „Sand im Getriebe“. Die Ursache derartiger Reibegeräusche ist in der Regel ein unphysiologischer Kontakt von Knochen auf Knochen Dieser tritt ein, wenn durch krankhafte Abbauprozesse die Knorpelschichten, die Kiefergelenkkopf und -grube überziehen, verloren gegangen sind und nicht mehr ausreichend Gelenkflüssigkeit produziert wird,..Eine solche Arthrose kann auch in den Kiefergelenken auftreten. Dies kann ein rein lokales Geschehen als Folge einer Überlastung der Kiefergelenke bei einer craniomandibulären Dysfunktion sein. Die Kiefergelenke können aber auch von einem generellen arthrotischen Geschehen betroffen sein (z.B. rheumatoide Arthritis).
Ohrgeräusche. CMD-Patienten klagen häufig über Ohrgeräusche (Tinnitus). Trotz intensiver interdisziplinärer Forschung in den vergangenen Jahrzehnten sind die physiologischen Zusammenhänge noch nicht eindeutig geklärt. In manchen Fällen gelingt es, im Rahmen der CMD-Behandlung auch den Tinnitus zu verbessern.
Das Kauorgan (Fachbegriff: „Craniomandibuläres System“) ermöglicht uns, durch geordnetes Zusammenspiel von im Wesentlichen fünf Muskelpaaren sowie dem linken und rechten Kiefergelenk und einem komplexen Band- und Gelenkkapselapparat den Mund zu öffnen und den Unterkiefer seitwärts und nach vorn zu bewegen. Bei Störungen gerät dieses System aus dem Gleichgewicht und es kann zu Schmerzen in der Kaumuskulatur und/oder in den Kiefergelenken kommen. Außerdem kann es passieren, dass die Mundöffnung eingeschränkt wird oder Geräusche im Kiefergelenk (Knacken, Reiben) auftreten. Die Ursachen für diese und eine Reihe weiterer Krankheitszeichen im Mund-, Kiefer- und Gesichtsbereich können in einer Über- oder Fehlbelastung der Kaumuskulatur und der Kiefergelenke liegen.
Eine häufige Ursache ist Bruxismus (Pressen oder Knirschen mit den Zähnen). Angewohnheiten wie das Kauen auf Fingernägeln, den Lippen bzw. Wangen oder Schreibgeräten sowie übermäßiges Kaugummikauen können ebenfalls zu einer schmerzhaften Überlastung führen. Veränderte Zahnkontakte, Okklusionsstörungen und Bissprobleme können – insbesondere bei Patienten, die in der Vergangenheit bereits an CMD-Problemen litten – ebenfalls zur Auslösung von Symptomen beitragen.
Weitere Ursachen können direkte oder indirekt traumatische Einflüsse sein. Dazu gehören z.B. ein Sturz oder Schlag auf das Kinn, ein Schlag ins Gesicht, ein Schleudertrauma bei einem Autounfall, lang andauerndes Mundöffnen beim Zahnarzt oder bei einer Intubationsnarkose.
Die engen Beziehungen zum Halte- und Stützapparat insbesondere zur Halswirbelsäule führen dazu, dass monotone, lang anhaltende Fehlhaltungen des Kopfes, etwa bei der Arbeit am Bildschirm insbesondere bei Verwendung ungenügend angepasster Brillen oder beim Schlafen auf dem Bauch zu Beschwerden führen können.
Die ausführliche Erhebung der Krankengeschichte einschließlich der genauen Erfassung erfolgter Vorbehandlungen bildet die Grundlage für die Diagnostik . Im Rahmen der klinischen Funktionsanalyse werden anhand zahlreicher Einzeluntersuchungen die Ursachen für die Fehlfunktion ermittelt, der Umfang der Funktionsstörung und der Schmerzen erfasst sowie Fehlstellungen der Kiefer und der Zähne visuell im Munde analysiert. Ähnlich wie bei muskuloskelettalen Erkrankungen im Rücken oder Nacken können auch in der Kaumuskulatur Verspannungen zu Schmerzen führen.
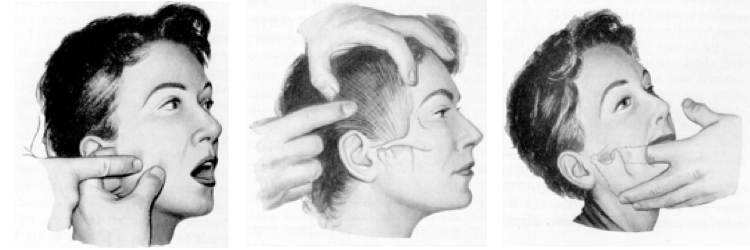
Im Rahmen der klinischen Funktionsanalyse werden dafür schmerzhafte Gebiete der beteiligten Muskeln, Sehnen und Bänder durch Abtasten (Palpation) ermittelt. Weiterhin wird der Bewegungsumfang des Unterkiefers bei Mundöffnung und Seitwärtsbewegungen gemessen und eventuelle Bewegungseinschränkungen dokumentiert.
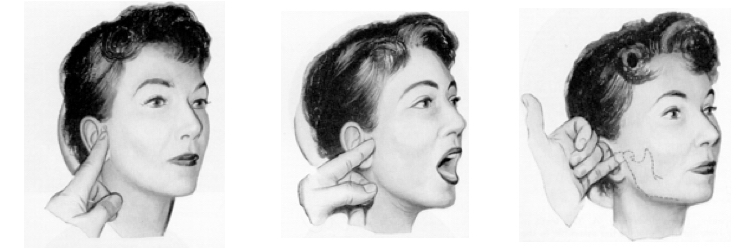
Besonderes Augenmerk gilt der Funktion der Kiefergelenke. Nach der vorrangigen Prüfung der Schmerzhaftigkeit werden auftretende Geräusche festgehalten und vorhandene Abweichungen oder Hindernisse bei der Bewegung des Kiefergelenkkopfes ermittelt. Schließlich werden die Kontaktverhältnisse der Zähne des Ober- und Unterkiefers im Munde untersucht. Unter Anwendung von Techniken aus der Manuellen Medizin können differenziert Muskelüberlastungen und Veränderungen der Gelenkstrukturen identifiziert werden (Manuelle Strukturanalyse).
Untersuchungen mit technischen Instrumenten ermitteln Störungen im Bereich der Zahnkontakte, Zahnstellung und Kiefer- sowie Kiefergelenkposition. Im Rahmen dieser instrumentellen Funktionsanalyse werden hochpräzise Zahnmodelle erstellt, mittels eines Übertragungsbogens (Gesichtsbogen) und spezieller Bissregistrate in einen sog. Artikulator montiert. Diese Geräte können nach Durchschnittswerten oder nach entsprechender Vermessung der Kaufunktion auf die individuellen Daten eingestellt werden. Das ermöglicht am Kiefer- und Zahnmodell eine Analyse der Zahnkontakte in unterschiedlichen Kieferpositionen (Okklusionsanalyse). Dadurch können die Kontakte der Zähne bei normalem Zusammenbiss sowie in Ruhelage der Kiefergelenke und Kaumuskulatur („Zentrik“) analysiert und Schlussfolgerungen für die weitere zahnärztliche Therapie gezogen werden.
Bei bestimmten Fragestellungen unterstützen bildgebende Verfahren (Panoramaschichtaufnahme, Computertomographie, digitale Volumentomographie, Arthroskopie, Magnetresonanztomographie) die klinische Diagnostik. Für die Kiefergelenkdiagnostik ist häufig die Magnetresonanztomographie (Kernspintomograpie) als Mittel der Wahl anzusehen, da dieses Verfahren in der Lage ist, unter Ausschluss einer Strahlenbelastung sowohl das Weichgewebe als auch die knöchernen Strukturen im Kiefergelenk in guter Qualität darzustellen.
Aufklärung über die Zusammenhänge. Allein die Aufklärung über Ursachen der Beschwerden ist für viele Patienten sehr hilfreich. Man gewinnt Einsicht in die Krankheitszusammenhänge und erfährt, dass bereits einfache Verhaltensänderungen zur Besserung der Beschwerden beitragen können.
Schienentherapie. Ein sehr wirkungsvolles Mittel zur Behandlung von CMD sind so genannte Aufbissschienen (Okklusionsschienen). In der Regel kommen adjustierte Aufbissschienen zur Anwendung. Aufbissschienen schützen die Zähne dauerhaft vor weiterer Abnutzung. Bereits die wenige Millimeter erhöhte Bisslage führt dazu, dass überlastete Muskelareale auch bei anhaltender Bruxismuskativität entlastet werden. In den Kiefergelenken wird durch die minimale Lageveränderung ebenfalls eine wirksame Entlastung möglich. Außerdem kann durch die veränderten Kontaktmuster eine Reduzierung der Bruxismusaktivität (Knirschen/Pressen) erreicht werden. Adjustierte Aufbissschienen sind aufwendig in der Fertigung und Anpassung und können bei Bedarf auch die Bisslage ausgleichen. In der Regel wird die Schiene nachts getragen. In bestimmten Fällen muss die Schiene auch tagsüber eingegliedert bleiben. Da sich die Lage des Unterkiefers während der Behandlung verändern kann, muss die Schiene sorgfältig eingeschliffen („adjustiert“) und regelmäßig kontrolliert werden. Die korrekten Zahnkontakte, die mit der Aufbissschiene eingestellte Kieferposition und der Heilungsverlauf werden dabei durch den Zahnarzt überprüft.
Medikamente. Medikamente können bei akuten Schmerzen eine Linderung erzielen und die funktionstherapeutische Behandlung wirksam unterstützen. Medikamente ersetzen aber nicht die sorgfältige Ermittlung der Ursache für die Beschwerden und die Behandlung mit den anderen hier genannten Behandlungsmitteln, da sie bei Daueranwendung ihre Wirkung verlieren und Nebenwirkungen aufweisen können. Fragen Sie daher zur Auswahl des geeigneten Präparates und der entsprechenden Dosierung und Dauer der Behandlung Ihren Zahnarzt!
Physiotherapie. Bei der initialen Behandlung craniomandibulärer Dysfunktionen können physiotherapeutische Maßnahmen oft eine sehr gute Hilfe leisten. In Zusammenarbeit mit dem Physiotherapeuten können besonders akute, schmerzhafte Erkrankungen der Kaumuskulatur und/oder des Kiefergelenkes erfolgreich behandelt werden. Außerdem kann der Physiotherapeut Übungen, z.B. zur Koordination der Mundöffnungsbewegung, mit dem Patienten einstudieren. Weiterhin ist die Anwendung kälte- und wärmetherapeutischer Maßnahmen möglich. Zur Erzielung eines optimalen Behandlungserfolges sollten sich Zahnarzt und Physiotherapeut über die einzuleitenden Maßnahmen abstimmen. Von besonderem Vorteil kann es sein, wenn der Physiotherapeut neben einer manualtherapeutischen Ausbildung spezielle Kenntnisse auf dem Gebiet der Behandlung von CMD erworben hat. Physiotherapie kann von Zahnärzten rezeptiert werden. Je nach Bundesland geschieht das über eine Heilverordnung oder über ein Rezept. Neben der Anzahl Anwendungen muss eine Verdachtsdiagnose vermerkt werden.
Selbstbeobachtung. Auf den ersten Blick klingt es vielleicht banal. Aber versuchen Sie doch einmal, Ihre Kaumuskelaktivitäten tagsüber zu beobachten. Die Zähne sollen sich nur beim Kauen oder Schlucken berühren, das sind höchstens 15 Minuten am Tag. Malen Sie ein rotes Kreuz oder einen schwarzen Punkt auf ein weißes Stück Papier oder nehmen Sie auffällige Aufkleber und kleben Sie diese auf Gegenstände in ihrer Umgebung. Dazu eignet sich zum Beispiel die Armbanduhr, der Monitor Ihres Computers, der Autorückspiegel oder das Handy. Immer wenn Sie den Aufkleber sehen, kontrollieren Sie die Stellung Ihrer Zähne zueinander. Sollten Sie sich mit zusammen gebissenen Zähnen „ertappen“, öffnen Sie den Mund für ca. 10 Sekunden weit. Anschließend schließen Sie entspannt den Mund und achten darauf, dass sich die Zähne nicht berühren. Halten Sie Ihre Lippen geschlossen, aber die Zähne auseinander.
Stressbewältigung. Suchen Sie sich eine Ausgleichsbeschäftigung, die Sie von einer Stressbelastung ablenkt und auch für körperlichen Ausgleich sorgt. Autogenes Training oder das Erlernen progressiver Entspannungstechniken können den Umgang mit Stress erleichtern. Eine Reihe attraktiver Kurse für das Erlernen dieser Entspannungstechniken werden von den Krankenkassen angeboten. Fragen Sie Ihren Hausarzt! Treiben Sie Sport. Selbst ein Spaziergang oder eine andere leichte sportliche Aktivität kann helfen, die Spannungen abzubauen, die eventuell zu Bruxismus geführt haben.
Gönnen Sie Ihren Kiefermuskeln eine Pause. Verzichten Sie vorübergehend auf harte und zähe Nahrung (Brötchen, Steaks, Gummibärchen …) und nehmen mittelweiche Kost zu sich. Wenn die Kiefergelenke und die Kaumuskulatur schmerzen, sollte Kaugummikauen unterlassen werden. Außerdem sollte auf langes Sprechen und eine weite Mundöffnung vorübergehend verzichtet werden.
Wärme. Wärme bzw. Rotlichtanwendung können im Bereich der Kiefergelenke und der Muskulatur zur Verminderung der Schmerzen führen. Kälte. Bei akuten Gelenkschmerzen kann auch die Anwendung von Kälte (Akkupack) nützlich sein. Probieren Sie es aus. Massage. Nach der Erwärmung kann eine örtliche Selbstmassage der schmerzhaften Gebiete zusätzlich zur Entspannung beitragen.
Gymnastik für die Kiefergelenke und Kaumuskulatur. In Abstimmung mit dem Zahnarzt oder Physiotherapeuten können gymnastische Übungen dazu beitragen, die Mundöffnung zu verbessern, verspannte Muskelgruppen zu lockern und geschwächte Muskeln zu stärken. Es ist sinnvoll, vor Beginn der Übungen die schmerzhaften Muskelgruppen zu erwärmen und durch eine Massage zu lockern. Achten Sie darauf, dass Sie die Übungen so dosieren, dass Sie keine Schmerzen haben. Sie werden bald feststellen, dass sich der schmerzfreie Bewegungsumfang schrittweise steigern lässt.
Zur Lockerung der Mundschließer und zur Kräftigung der Mundöffner bewegen Sie den Unterkiefer gegen einen Widerstand nach vorne sowie nach rechts und links. Atmen Sie ein, halten Sie die Anspannung für etwa 5 Sekunden, und atmen Sie mit der Lockerung des Widerstandes betont aus.
Zur Verbesserung der Mundöffnung platzieren Sie den Mittelfinger der rechten Hand auf den unteren, den Daumen auf den Schneidenkanten der oberen Schneidezähnen. Unterstützen Sie das Kinn mit der linken Hand und dehnen Sie den Mund vorsichtig auf.Legen Sie zusätzlich die Zungenspitze an das hintere Gaumendach. Der Mund sollte anfangs nur so weit geöffnet werden, dass die Zungenspitze das Gaumendach gerade noch berührt. Nach diesen Dehnübungen kontrollieren Sie während der Mundöffnung die Lage der Kiefergelenksköpfchen mit den Zeigefingern. Die Köpfchen sollten sich während der Übung (Zunge verweilt am Gaumendach) nicht scheinbar nach außen bewegen.
Diese Übungen können zur besseren Kontrolle vor einem Spiegel durchgeführt werden. Sie sollten bemüht sein, den Mund gerade zu öffnen. Verfolgen Sie die gerade Bewegung mit Hilfe einer Filzstiftlinie auf dem Spiegel. Sollte Ihnen anfangs die gerade Öffnung ohne Hilfe nicht gelingen, führen Sie den Unterkiefer mit der rechten Hand.